01病理学分类
病理检查是肿瘤诊断的金标准。通过研究疾病的病因、发病机制、形态结构、功能和代谢等方面的改变,揭示疾病的发生发展规律,从而阐明疾病本质的医学科学。病理检查在肿瘤领域有着极为广泛的应用,虽然肿瘤的诊断有多种形式,但是病理报告目前被公认为是对肿瘤的“最后判决”,是肿瘤诊断的“金标准”。
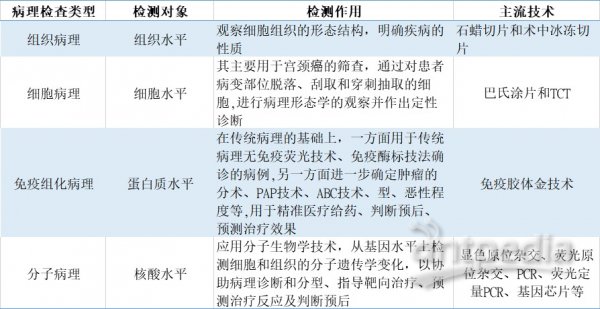
病理学根据发展阶段的不同主要分为传统病理技术(组织病理、细胞病理)、免疫组化病理和分子病理。传统的组织病理建立在组织、细胞的水平上,可以通过病理医师的显微镜诊断来判断疾病的性质(炎症性病变还是肿瘤型病变、良性肿瘤还是恶性肿瘤等);免疫组化病理建立在蛋白质水平上,可以进一步判断肿瘤的组织来源、原发部位、病理分型、残留边缘癌细胞等,除了诊断作用以外还具有指导预后的作用;分子病理建立在核酸分子水平上,可以确定肿瘤的基因突变类型,用于后续靶向药物的指导以实现精准医疗。
资料来源:来自公开信息
02病理行业产业链

资料来源:来自公开信息
病理行业产业链包括上游原料市场、中游试剂设备市场和下游需求诊断市场。原料包括生物与化学原材料以及各种机械零配件,分子病理还会涉及到引物、探针等;中游包括病理诊断试剂和病理诊断仪器;下游需求主要来自于医院、第三方独立医学实验室、体检中心、政府等。
病理市场规模
01全球市场规模
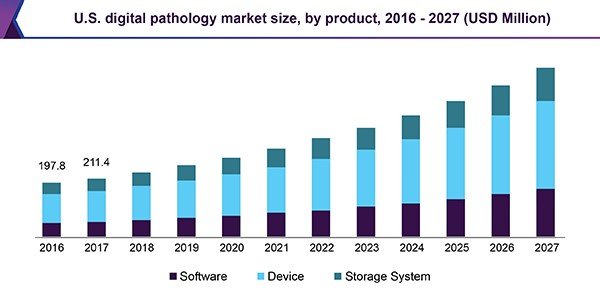
2016-2027美国数字病理学市场规模
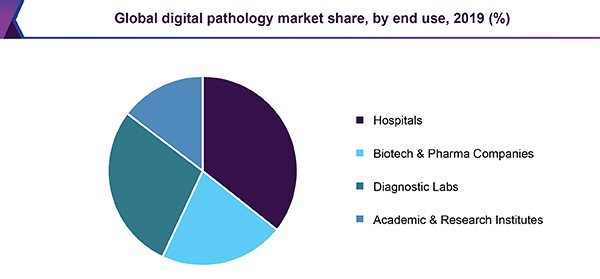
2019全球数字病理市场份额
数据来源:来自公开信息
据2020年世界病理学大会报告,预计到2024年,病理学市场规模将从2019年的303亿美元达到444亿美元,从2019年到2024年的复合年增长率为6.1%。据GrandViewResearch预测,2019年全球数字病理学市场规模为7.676亿美元,预计到2027复合年增长率为11.8%。根据最终用途,医院在2019年占据了领先的市场份额。医院采用数字扫描技术以加快诊断速度并提高患者依从性。就收入而言,2019年北美市场份额最大。
病理AI属于AI+医疗领域的医学影像诊断细分领域,根据中国数字医疗网统计,2016年我国AI+医疗行业规模为96.61亿元,同比增长122.09%;2017年达130亿元,同比增长34.56%,2018年我国AI+医疗行业规模超200亿,同比增长53.85%。
血液肿瘤国外市场规模
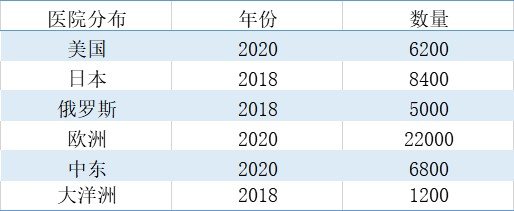
数据来源:来自公开信息
根据上图所示,不完全统计表明2020年美国约有6200家医院,欧洲约有22000家,中东约有6800家医院,2018年日本有8400家医院,大洋洲有1200家医院,俄罗斯有5000家医院。
尿脱落细胞国外市场规模
膀胱癌是常见的恶性肿瘤,全球每年新发病例约386,300例,死亡病例数约150,200例,在全世界占恶性肿瘤发病的第7位。膀胱尿路上皮癌占膀胱癌的90%以上,其中70%以上为非肌层浸润性膀胱癌,肿瘤切除术后5年复发率高达30%-80%。多发性和复发率高是其主要临床特点。因此早期诊断、早期治疗以及检测复发尤其重要。
血液病肿瘤发病率(发病率/100000)

数据来源:来自公开信息
根据上图所示,多发性骨髓瘤在中国、日本、美国的发病率分别为2.5/100000,4.4/100000,6.7/100000;骨髓增生异常综合症在中国、日本、美国的发病率3.4/100000,3.5/100000,4.2/100000;白血病在中国、日本、美国的发病率分别为6.1/100000,7.8/100000,10.6/100000;淋巴瘤在中国、日本、美国的发病率分别为25.9/100000,47.6/100000,59.4/100000。由此可见2008年-2015年的四种血液肿瘤发病率呈现逐年上升的趋势,其中淋巴瘤发病率最高,平均高达44.3。
02中国市场规模
中国病理行业市场规模
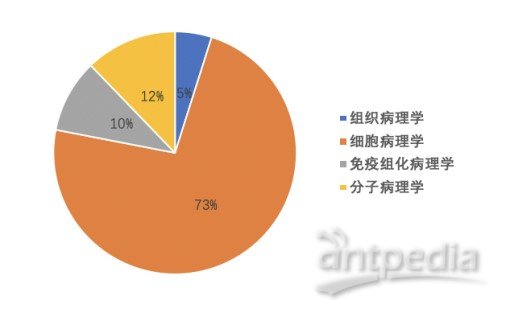
数据来源:来自公开信息
据西部证券预测,我国病理行业的潜在市场超400亿元,其中组织病理市场规模20-30亿元;细胞病理主要应用于宫颈癌筛查,加之外周血、尿细胞、胸腹水、脑脊液等,市场估计已超300亿;免疫组化病理潜在市场空间超40亿,分子病理潜在检验空间超50亿元。
血液肿瘤国内市场规模
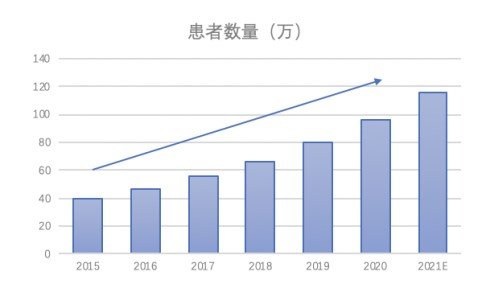
数据来源:来自公开信息
我国每年血液病患者数量保持20%左右增速,2019年我国血液病患者人数约80万人,其中白血病新增病例约10万人。我国每年骨髓检查量300-500万例,有血液科的医院约946家,每天阅片量在10-30例的占1/2以上,大型医院每天阅片量可达80-100例。
血常规国内市场规模
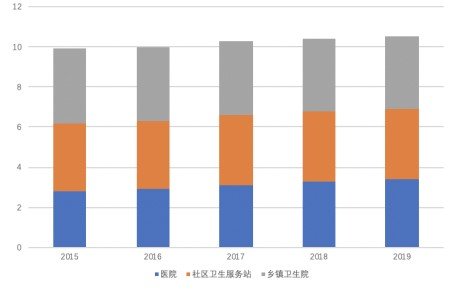
资料来源:来自公开信息
血常规是指通过观察血细胞的数量变化及形态分布从而判断血液状况及疾病的检查,随着检验现代化、自动化的发展,现在的血常规检验是由机器检测完成的。血常规检查包括有红细胞计数(RBC)、血红蛋白(Hb)、白细胞(WBC)、白细胞分类计数及血小板(PLT)等,通常可分为三大系统,即红细胞系统、白细胞系统和血小板系统。大部分门诊患者和所有的住院患者都需要进行血常规检查,中国每年血常规的检查量为8-10亿例,其中有5-30%要进行外周血细胞形态学检查,血细胞形态学镜检是判断血细胞形态病理变化的金标准。根据卫健委最新统计公报显示,截至2019年末国内共有三级医院2749家(其中三甲医院1516家),二级医院9687家。
病理行业发展现状
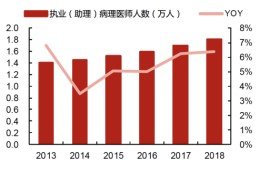
01病理医师现状紧缺(医生和技术人员)
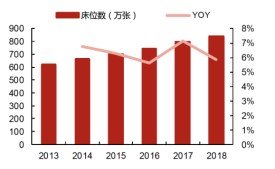
数据来源:中国卫生健康统计年鉴,西部证券研发中心
我国注册执业病理医生严重缺乏。2018年末,全国医疗卫生机构床位数量为84041万张,原卫生部《病理科建设与管理指南(试行)》要求每100张床位配置1-2名病理医生,则实际需要的病理医生为8.4-16.8万人,而截至2018年未,我国目前在册的病理医生(包括执业医师和助理执业医师)为1.8万人,则病理医生的缺口至少为6.6万人。
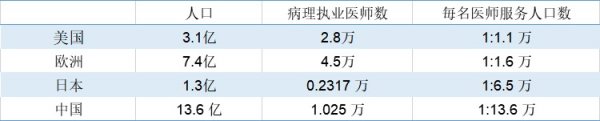
数据来源:来自公开信息
根据《2015国家病理科医疗质量报告》显示,2014年美国病理执业医师数为28万人,每名医师服务人口数为11万人,而我国2014年病理执业医师数为1.025万人(不包含助理),每名医师服务人口数为136万人,我国病理医师人均服务人数相比海外发达国家明显较少,病理医生严重缺乏。
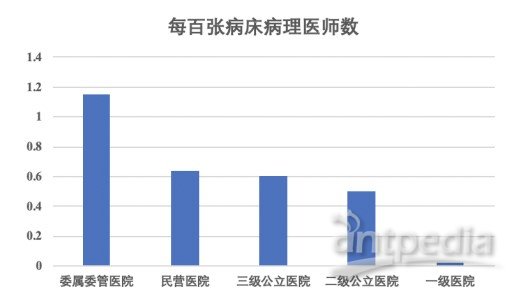
数据来源:2019年全国病理质量报告
如上图所示,其中委属委管医院每百张病床病理医师数仅为1.15,三级公立医院、二级公立医院和民营医院分别为0.60、0.50及0.64。根据最新发布的《2019年全国病理质量报告》显示,在不同级别的医院中,全国平均每百张病床病理医师数量为0.55,病理医师数量奇缺的状况没有改善,各省、自治区、直辖市均未达到2009年《病理科建设与管理指南(试行)》(以下简称《指南》)的最低要求(每百张床1-2名病理医师)。
而全国平均每百张病床病理技术人员数也仅为0.46;至少需要增加2倍以上的病理技术人员才能达到《指南》的最低要求。病理技术人员奇缺,病理科工作量大,人员超负荷运转,不仅病理科质控和诊断水平难以提高,同时也存在极大的医疗安全风险。病理医师与技术人员的严重缺乏已成为制约病理学发展的重要因素。
02病理科自动化低、诊断时间长
自动化程度低
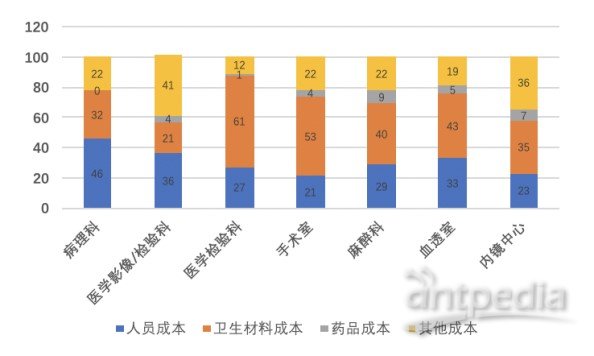
资料来源:中国首部公立医院成本报告(2015年)
根据HIA发布的《中国首部公立医院成本报告(2015)》,我国公立医院各科室成本构成中,病理科人员成本占总成本比达到46%,显著高于其他临床科室;检验、影像科室这一指标分别为35%、27%。
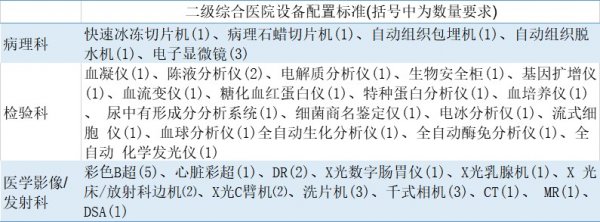
资料来源:来自公开信息
病理、检验、影像三个科室的设备配置方面,病理科设备配置数量、种类均明显少于检验、影像科室。
病理、检验、影像三科室设备情况

资料来源:来自公开信息
病理诊断可分为取样、制片、染色、诊断四个环节,取样环节是否取到病变细胞、制片及染色后成片是否清晰都会直接影响最终的诊断结果,因此对制片技术人员的专业水平具有较高的要求,目前自动化水平较低;由于病理诊断是通过对细胞层面的医学影像进行观察诊断,为防止漏诊,一个组织样本往往需制成多个切片,制片、染色、诊断、报告等各个环节耗时较长,相比与检验、影像科室,病理科诊断所需时间较长,需要更多的专业人力投入
诊断时间长
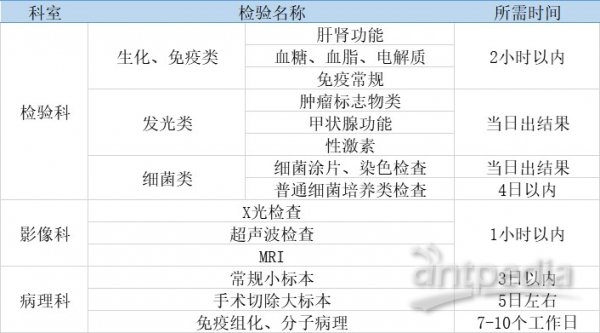
资料来源:来自公开信息
由于病理检验的自动化水平较低,开展病理检验所需的时间较长。常规的病理检验所需时间至少在3天以上,如果有较为疑难的病症,加做免疫组化或分子病理,所需的诊断时间达7-10天。相比之下,检验、影像科室的检验项目大部分在当天即可完成。
03政策支持和收费标准

资料来源:来自公开信息
医师多点执业可暂时缓解病理行业固有矛盾。医师多点执业是指符合条件的执业医师经卫生行政部门注册后,受聘在两个以上医疗机构执业的行为。2015年1月原国家卫计委推出《关于推进和规范医师多点执业的若干意见》,允许医师多点执业,均衡各地医疗资源,提升医生收入。病理行业发展正是受限于医生数量极度缺乏、资源分配不公平、医生收入较低等问题,在多点执业政策体制下这些矛盾有望有所缓解,但按照目前国内病床增长速度与病理医生的培养速度,可能还需要很长一段时间才会得到解决。
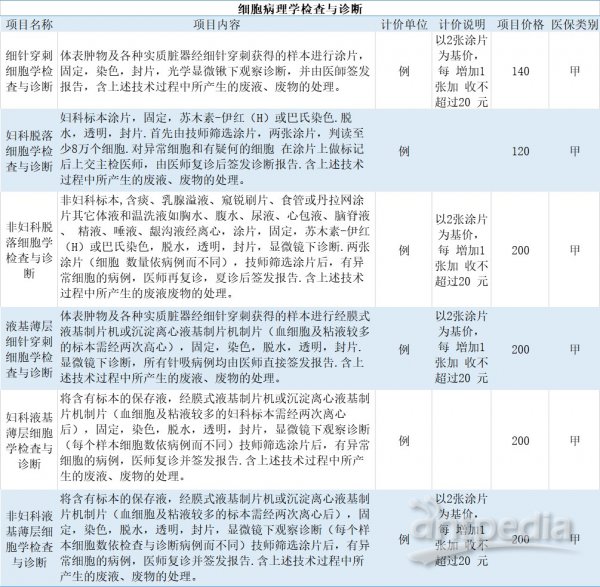
资料来源:来自公开信息
医保总体控费但反向支持病理服务提价的大背景下,北京市2018年发布的《病理等政府定价医疗服务项目价格表》。
以北京为例,活体组织病理诊断费用由40元涨到230元不等;根治术活体组织病理由100元涨至250元,超薄细胞检测(TCT)由150元涨至200元。疑难病理读片会诊由60~80元,涨到200元一次。对病理价格有所规范,将部分项目纳入医保,也一定程度上成为未来全国的风向标。

资料来源:来自公开信息
由于病理诊断目前主要是手工操作主导,病理医生数量短缺成为限制病理行业发展的重要因素,AI病理技术的出现有望解决这个问题。有深度学习支撑的人工智能能够以迅速、标准化的方式处理医学影像,分辨岀单个小区域内被标注为“肿瘤”的像素,对可疑影像进行勾画、渲染,并以结构化的语音提岀建议。
目前病理AI的研究主要有三个部分,包括开发模型、建立关联性和预后预测,可以覆盖从基层医院到三甲医院的不同应用场景。
目前全球病理诊断市场容量320亿美金,年复合增长率6.1%。由此可见,在病理医生紧缺与医保政策的支持下,病理AI成为临床诊断新的诊断程序,其市场前景非常广阔。
AI病理诊断技术情况
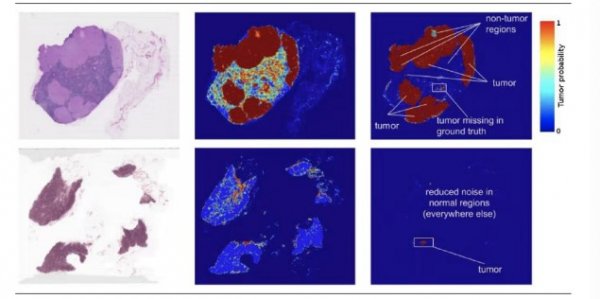
资料来源:来自谷歌
AI系统可大量减少病理医生的工作量。在传统病理读片情况下,病变所占面积常常小于1%,病理医生需要将精力花在成百上千万像素点的阴性范围内。如果病理AI系统投入临床使用,在保证100%灵敏度的条件下,能够減少病理医生65-75%的无谓读片工作,而临床医生只要将注意力集中在可疑位点即可。
病理AI现阶段主要功能在于排除阴性样本,提示阳性区域,辅助病理医生提升病理诊断效率或替代病理医生进行某些疾病的诊断;影像科应用包括AI辅助快速成像与影像诊断两个方面,一方面可以通过AI辅助成像可以有效缩短检查时间,减少对人体的辐射伤害。
应用举例:目前较为典型的应用就是DNA倍体检测(细胞病理)。人体正常细胞为2倍体,分裂过程中的细胞处于2-4倍体状态,而肿瘤细胞会出现显著异常的DNA含量,出现4倍体以上的异常DNA倍体细胞,通过对异常DNA倍体细胞的检测,就可以知道样本是否存在突变的细胞,在肿瘤的早期诊断中有较好的应用,能够有效提升诊断效率,提供标准化、数量化的检验指标。引入AI辅助甚至替代人工进行一些常规的病理诊断及癌症筛查,能够有效弥补人工诊断效率低、病理医生不足、缺乏统一质控管理等问题。
全球专利申请量
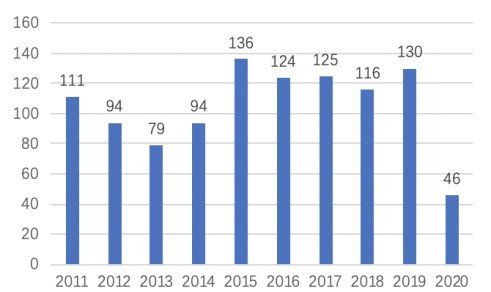
中国专利申请量
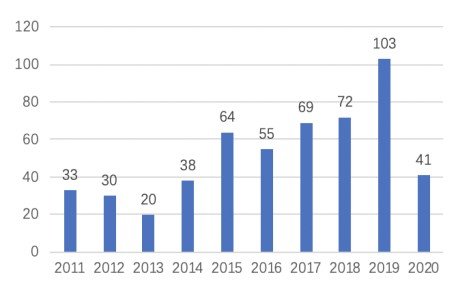
数据来源:来自公开信息
上图所示为以“病理诊断”和“细胞病理”进行全球检索得到的近10年的专利申请情况。从图中可以看出,病理诊断领域近10年约有1055件专利申请(由于发明专利有18个月公开的滞后期,实用新型从申请到公开也需一段时间,因此2019年和2020年数据有所偏差),其中发明专利604件、实用新型专利179件。从图2中可以看出,全中国病理诊断领域近10年约有525件专利申请(由于发明专利有18个月公开的滞后期,实用新型从申请到公开也需一段时间,因此2019年和2020年数据有所偏差)。
全球和中国专利申请量呈现逐年上升的趋势,这一趋势在发明、实用新型、外观设计专利上均有所体现,可见病理诊断专利无论在技术、生产上均受到企业的更加重视。从专利申请人类型上来看,企业申请人在病理诊断中占据主导地位,其次病理诊断是一个以企业为主导的产业,目前市场化程度极高。